Pohled do hlubin plic
Pohled do hlubin plic Přístroj otevřel lékařům oči, pacienty už vyšetření plic nebolí
Než moderní technologie umožnily
vznik videobronchoskopu, museli lékaři pacientům otvírat hrudník, aby důkladně
diagnostikovali i léčili plicní nemoci. Použití nových
zobrazovacích systémů nyní dovoluje podívat se do dýchacích cest pro pacienta
vcelku bezbolestně a hlavně s milimetrovou přesností.
Endobronchiální sonografie je podle mnohých lékařů zkrátka zázrak, který pacientům zlepšuje vyhlídky na jejich uzdravení.
Reportér Martin Karlík natáčel při vyšetření ve Všeobecné fakultní nemocnici v Praze. Jeho průvodcem byl primář I. kliniky tuberkulózy a respiračních nemocí 1. LF UK a VFN v Praze MUDr. Jiří Votruba.
Na dalších stránkách si poslechněte celou reportáž a podívejte se, jak funguje zázrak jménem videobronchoskop.
Z historie bronchoskopie:
Endobronchiální sonografie je podle mnohých lékařů zkrátka zázrak, který pacientům zlepšuje vyhlídky na jejich uzdravení.
Reportér Martin Karlík natáčel při vyšetření ve Všeobecné fakultní nemocnici v Praze. Jeho průvodcem byl primář I. kliniky tuberkulózy a respiračních nemocí 1. LF UK a VFN v Praze MUDr. Jiří Votruba.
Na dalších stránkách si poslechněte celou reportáž a podívejte se, jak funguje zázrak jménem videobronchoskop.
Z historie bronchoskopie:
Víte, že...?
Kdybychom plicní sklípky
naskládali vedle sebe, vznikla by plocha 80 metrů čtverečních, což je zhruba velikost tenisového kurtu.
Objem vdechovaného vzduchu při běžném dýchání je 0,5 litru, při usilovném nasátí je to 2,5 litru.
Plícemi člověka za den projde asi 10 000 litrů vzduchu.
Objem vdechovaného vzduchu při běžném dýchání je 0,5 litru, při usilovném nasátí je to 2,5 litru.
Plícemi člověka za den projde asi 10 000 litrů vzduchu.
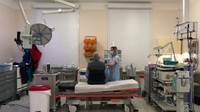
Zdravotní sestra připravuje pacienta na vyšetření videobronchoskopem. Co jej čeká dál?
Vyšetření se provádí pod lokální anestezií, pacient při něm nejčastěji leží na zádech.
Pacient je při vědomí, lékař s ním komunikuje, přístroje hlídají množství kyslíku v krvi.
Bronchoskop se zavádí nosem nebo ústy, umožňuje dosažení míst, která lékař určí z předchozích rentgenových vyšetření.
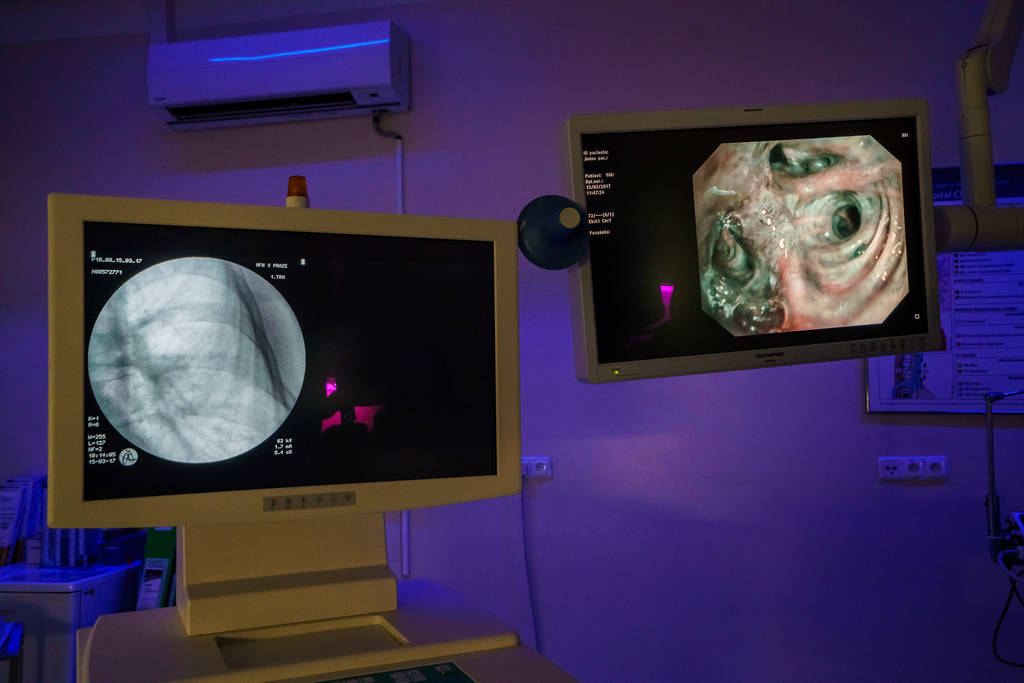
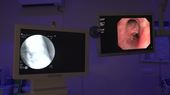
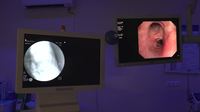
Rentgen pak i v průběhu vyšetření ukazuje, na kterém místě v plicích je právě endoskop.
Po vyšetření je pacient odvezen do lůžkové části nemocnice, kde lékaři a zdravotnický personál několik hodin sledují jeho celkový zdravotní stav, především dýchání.
Vyšetření se provádí pod lokální anestezií, pacient při něm nejčastěji leží na zádech.
Pacient je při vědomí, lékař s ním komunikuje, přístroje hlídají množství kyslíku v krvi.
Bronchoskop se zavádí nosem nebo ústy, umožňuje dosažení míst, která lékař určí z předchozích rentgenových vyšetření.
Rentgen pak i v průběhu vyšetření ukazuje, na kterém místě v plicích je právě endoskop.
Po vyšetření je pacient odvezen do lůžkové části nemocnice, kde lékaři a zdravotnický personál několik hodin sledují jeho celkový zdravotní stav, především dýchání.
Rentgen ukazuje, na kterém místě v plicích je právě kamera endoskopu. Záběry z něj lékař sleduje na vedlejším monitoru.
Lékaři a sestry jsou při vyšetřeních chráněni před rentgenovým zářením vestami
s olověnými pláty, kumulované dávky rentgenového záření při vyšetřeních mnoha pacientů by totiž mohly vážně poškodit jejich zdraví.
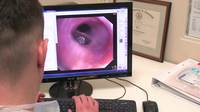
Videobronchoskop umožňuje pozorovat děje v plicích včetně plicních sklípků, a dokonce odtud odebírat vzorky. Lékaři tak můžou daleko přehledněji a hlavně včas detekovat časná stadia vzniku zhoubného bujení, provádět přesné biopsie, a dokonce cíleně a přesně aplikovat prostředky pro boj se zhoubnými buňkami.
S reportérem Martinem Karlíkem se v následující reportáži dostaneme ještě blíž k endoskopickému vyšetření plic.
Místo natáčení: Klinika tuberkulózy a respiračních onemocnění 1. lékařské fakulty UK a VFN, Praha
Reportér: Martin Karlík
Fotograf a kameraman: Khalil Baalbaki
Multimediální reportáž: Damian Machaj
Odborný konzultant: MUDr. Ctirad Lakomý
Pozn.: Část materiálu poskytla 1. lékařská fakulta UK Praha.
Objevte Zázraky medicíny – 11 reportáží z operačních sálů
Místo natáčení: Klinika tuberkulózy a respiračních onemocnění 1. lékařské fakulty UK a VFN, Praha
Reportér: Martin Karlík
Fotograf a kameraman: Khalil Baalbaki
Multimediální reportáž: Damian Machaj
Odborný konzultant: MUDr. Ctirad Lakomý
Pozn.: Část materiálu poskytla 1. lékařská fakulta UK Praha.
Objevte Zázraky medicíny – 11 reportáží z operačních sálů
Z historie bronchoskopie
Za počátek bronchoskopie je považován výkon německého lékaře Gustava Killiana z roku 1897.
Vyšetření se dlouhou dobu provádělo jen neohebnými trubicovými kovovými bronchoskopy, se zaváděním gumových přišel právě až profesor Killian na počátku 20. století.
Ve 20. století se zlepšovaly možnosti lokální i celkové anestezie, zřejmě největší revoluce pro bronchoskopii nastala v 60. letech, když Japonec Shigeto Ikeda představil prototyp prvního fibroskopu, tedy přístroje se svazkem optických vláken.
V 80. letech experti umístili na konec přístroje miniaturní videokameru. A tak vznikl videobronchoskop.
A pak už přístroji přibývaly další možnosti: nejdříve uměl zachytit cizí vdechnutá tělíska, s postupující miniaturizací se lékaři mohou podívat stále hlouběji do dýchacích cest – i do těch nejodlehlejších zákoutí.
Vyšetření se dlouhou dobu provádělo jen neohebnými trubicovými kovovými bronchoskopy, se zaváděním gumových přišel právě až profesor Killian na počátku 20. století.
Ve 20. století se zlepšovaly možnosti lokální i celkové anestezie, zřejmě největší revoluce pro bronchoskopii nastala v 60. letech, když Japonec Shigeto Ikeda představil prototyp prvního fibroskopu, tedy přístroje se svazkem optických vláken.
V 80. letech experti umístili na konec přístroje miniaturní videokameru. A tak vznikl videobronchoskop.
A pak už přístroji přibývaly další možnosti: nejdříve uměl zachytit cizí vdechnutá tělíska, s postupující miniaturizací se lékaři mohou podívat stále hlouběji do dýchacích cest – i do těch nejodlehlejších zákoutí.
Cílem každé metody léčby rakoviny je odstranit z těla nádor:
chirurgicky - lékaři jsou někdy nuceni odstranit i další rakovinou zasažené části, jde o velký zásah pro organismus
ozařováním - radioterapie používá k ničení zhoubných buněk fotony, které ale nelze zaměřit pouze na nádor; poškozeny jsou tedy i okolní – zdravé tkáně
chemoterapie - nejčastěji jde o nitrožilní podávání léků, toxických látek, tzv. cytostatik; ty ale mívají nežádoucí účinky v celém organismu – spolu s nádorovými buňkami ničí i ty zdravé
protonová léčba - k ničení nádorových buněk ozařováním používá protony, které lze cíleně zaměřit většinově pouze na napadenou tkáň; dosud však není přesně známo, jestli proud neuronů, který při protonovém záření vzniká, dlouhodobě nezpůsobuje zdravotní obtíže
chirurgicky - lékaři jsou někdy nuceni odstranit i další rakovinou zasažené části, jde o velký zásah pro organismus
ozařováním - radioterapie používá k ničení zhoubných buněk fotony, které ale nelze zaměřit pouze na nádor; poškozeny jsou tedy i okolní – zdravé tkáně
chemoterapie - nejčastěji jde o nitrožilní podávání léků, toxických látek, tzv. cytostatik; ty ale mívají nežádoucí účinky v celém organismu – spolu s nádorovými buňkami ničí i ty zdravé
protonová léčba - k ničení nádorových buněk ozařováním používá protony, které lze cíleně zaměřit většinově pouze na napadenou tkáň; dosud však není přesně známo, jestli proud neuronů, který při protonovém záření vzniká, dlouhodobě nezpůsobuje zdravotní obtíže
Při operaci je žilní krev z pacientova srdce odváděna systémem hadiček do přístroje, který krev okysličí, podle potřeby změní její teplotu a vrací ji zpět do tepenného řečiště. Nejdůležitější je udržet dostatečné prokrvení mozku, zároveň se celkovým podchlazením organismu na 25-28 stupňů Celsia dočasně sníží metabolické pochody a tím náročnost mozku na přísun kyslíku a živin. Mozkové buňky jsou totiž na nedostatek kyslíku nejcitlivější v těle a mohou tak nejdříve nevratně odumírat. Tomu zabraňuje právě přístroj mimotělního oběhu a lékař specialista, tzv. „pumpař“.
Dříve byl přístroj skoro obyčejná pumpa s výměníkem plynu, dnes v sobě zahrnuje laboratoř, která plynule monitoruje základní hodnoty pacienta a reaguje na jeho stav.
Dříve byl přístroj skoro obyčejná pumpa s výměníkem plynu, dnes v sobě zahrnuje laboratoř, která plynule monitoruje základní hodnoty pacienta a reaguje na jeho stav.
1967
–
Gavriil Ilizarov
(1921-1992) úspěšně léčil zlomeninu kotníku olympijského atleta Valerije Brumela pomocí podobného aparátu, jako je na snímku.
Deformace se dodnes korigují právě za pomoci kruhových fixátorů. Jediné co se od dob profesora Ilizarova změnilo je materiál, ze kterého jsou aparáty vyrobeny.
Ilizarova metoda se stále používá například k natahování kostí. Tenké dráty spojují venkovní aparát (fixátor) s kostí. Jeho úpravou se pak docílí prodloužení nebo narovnání končetiny. Využívá se například u vrozených vad nebo po vážných úrazech.
Deformace se dodnes korigují právě za pomoci kruhových fixátorů. Jediné co se od dob profesora Ilizarova změnilo je materiál, ze kterého jsou aparáty vyrobeny.
Ilizarova metoda se stále používá například k natahování kostí. Tenké dráty spojují venkovní aparát (fixátor) s kostí. Jeho úpravou se pak docílí prodloužení nebo narovnání končetiny. Využívá se například u vrozených vad nebo po vážných úrazech.
Těla otevírali a zkoumali už staří Egypťané, pitvy dělali i ve starém Řecku.
Na českém území provedl první pitvu
Ján Jesenský v roce 1600.
V roce 1819 vznikla ve Štrasburku první katedra patologie. V první polovině 19. století se tento obor začal vyučovat taky ve Vídni, kde už studenti skládali i zkoušky. Během 19. století se na německých univerzitách etabloval obor patologická anatomie.
Patologie původne řešila spíš, proč člověk zemřel. Postupně patologové začali zkoumat i tkáně živých lidí a včas tak odhalit, co a jak léčit, aby dotyčný žil déle. A tak se vyvinula dnešní patologie.
Na českém území provedl první pitvu
Ján Jesenský v roce 1600.
V roce 1819 vznikla ve Štrasburku první katedra patologie. V první polovině 19. století se tento obor začal vyučovat taky ve Vídni, kde už studenti skládali i zkoušky. Během 19. století se na německých univerzitách etabloval obor patologická anatomie.
Patologie původne řešila spíš, proč člověk zemřel. Postupně patologové začali zkoumat i tkáně živých lidí a včas tak odhalit, co a jak léčit, aby dotyčný žil déle. A tak se vyvinula dnešní patologie.
Patolog někdy pracuje během operace nebo vyšetření. Musí během pár minut určit, jestli je v odebraném vzorku nádor nebo ne a informaci rychle předat lékaři na sál. Týká se to například vyšetření plic bronchoskopií. A jak takový zákrok vypadá se můžete podívat v jednom z předcházejících dílů Zázraků medicíny s názvem Pohled do hlubin plic. (link)
Jaterní buňky mají zázračnou možnost regenerace. Lékaři při odstraňovaní nádorů musí dát pozor na to, aby v těle zůstala dostatečná část jater, která zajistí životně důležité funkce.
A tehdy nastupují kmenová buňky, jsou totiž univerzální a promění se v jakékoliv, které organizmus potřebuje. Pokud totiž u pacienta játra nedorostou, lékaři do orgánu vpustí kmenové buňky, které předtím pacientovi odeberou přímo z kosti. Ty se v játrech namnoží a změní se v buňky jaterní.
A tehdy nastupují kmenová buňky, jsou totiž univerzální a promění se v jakékoliv, které organizmus potřebuje. Pokud totiž u pacienta játra nedorostou, lékaři do orgánu vpustí kmenové buňky, které předtím pacientovi odeberou přímo z kosti. Ty se v játrech namnoží a změní se v buňky jaterní.
První přístroj na mimotělní oběh sestrojil v roce 1926 Sergej Sergejevič Brukhoněnko v Sovětském svazu. Druhá světová válka ale jeho pokusy ukončila, k pacientům se přístroj nikdy nedostal.
První úspěšná operace se tak uskutečnila až v roce 1953 v USA, kdy tým Johna Gibbona ve Filadelfii opravil nepřirozené propojení mezi levou a pravou srdeční síní osmnáctileté dívce, pacientka byla při operaci připojena na vnější oběh 45 minut.
V Československu poprvé přístroj na mimotělní oběh použil při operaci na otevřeném srdci kardiochirurg Jan Navrátil v únoru 1958 v brněnské Fakultní nemocnici u svaté Anny. Unikátní přístroj tehdy v Československu nebyl k dispozici, přesto Navrátil se svým týmem dokázal situaci vyřešit: se spolupracovníky z brněnské civilní a vojenské techniky a Výzkumného ústavu zdravotnické techniky jej vymysleli a vyrobili. Šlo o vůbec první podobnou operaci ve střední a východní Evropě. Pacientovi tehdy uzavřeli přepážku mezi síní a srdeční komorou.
V roce 1963 pak Navrátilův tým také poprvé v Československu voperoval pacientovi umělou srdeční chlopeň - i tuto náhradu si brněnští lékaři navrhli a vyrobili. Na konci 60. let ovšem světoznámý expert Navrátil odešel za socialistického Československa do Vídně. O jeho unikátním přínosu české lékařské vědě se mohlo mluvit až po roce 1989. Zemřel v roce 1992.
První úspěšná operace se tak uskutečnila až v roce 1953 v USA, kdy tým Johna Gibbona ve Filadelfii opravil nepřirozené propojení mezi levou a pravou srdeční síní osmnáctileté dívce, pacientka byla při operaci připojena na vnější oběh 45 minut.
V Československu poprvé přístroj na mimotělní oběh použil při operaci na otevřeném srdci kardiochirurg Jan Navrátil v únoru 1958 v brněnské Fakultní nemocnici u svaté Anny. Unikátní přístroj tehdy v Československu nebyl k dispozici, přesto Navrátil se svým týmem dokázal situaci vyřešit: se spolupracovníky z brněnské civilní a vojenské techniky a Výzkumného ústavu zdravotnické techniky jej vymysleli a vyrobili. Šlo o vůbec první podobnou operaci ve střední a východní Evropě. Pacientovi tehdy uzavřeli přepážku mezi síní a srdeční komorou.
V roce 1963 pak Navrátilův tým také poprvé v Československu voperoval pacientovi umělou srdeční chlopeň - i tuto náhradu si brněnští lékaři navrhli a vyrobili. Na konci 60. let ovšem světoznámý expert Navrátil odešel za socialistického Československa do Vídně. O jeho unikátním přínosu české lékařské vědě se mohlo mluvit až po roce 1989. Zemřel v roce 1992.
Systém párování:
Dvojice se vždy skládá z příjemce, který potřebuje novou ledvinu, a dárce, jenž je sice ochotný poskytnout mu svou, ale z důvodu nekompatibility nemůže. Takový pár se přihlásí do systému.
Jednou za čtvrt roku počítač vybere dvojice, které by se mohly „prokřížit“ – dárce dá svoji ledvinu kompatibilnímu příjemci z jiné dvojice a naopak příjemce dostane orgán někoho z jiného páru. Právě kompatibilita je zárukou správné a dlouhodobé funkce darovaného orgánu.
Počítač navrhne vhodné kandidáty, lékaři pak ještě shodu zkontrolují.
Jednou za čtvrt roku počítač vybere dvojice, které by se mohly „prokřížit“ – dárce dá svoji ledvinu kompatibilnímu příjemci z jiné dvojice a naopak příjemce dostane orgán někoho z jiného páru. Právě kompatibilita je zárukou správné a dlouhodobé funkce darovaného orgánu.
Počítač navrhne vhodné kandidáty, lékaři pak ještě shodu zkontrolují.
Pokračujte dolů
Swipe to continue
Pokračujte tahem prstu



























 Pohled do hlubin plic
Pohled do hlubin plic
 MUDr. Jiří Votruba, Ph.D. – primář I. kliniky tuberkulózy a respiračních nemocí 1. lékařské fakulty UK a VFN v Praze
MUDr. Jiří Votruba, Ph.D. – primář I. kliniky tuberkulózy a respiračních nemocí 1. lékařské fakulty UK a VFN v Praze
 Víte, že...?
Víte, že...?
 Videobronchoskop
Videobronchoskop



 Z historie bronchoskopie
Z historie bronchoskopie







 Systém párování:
Systém párování: